Choroby jelita grubego: objawy, leczenie i profilaktyka
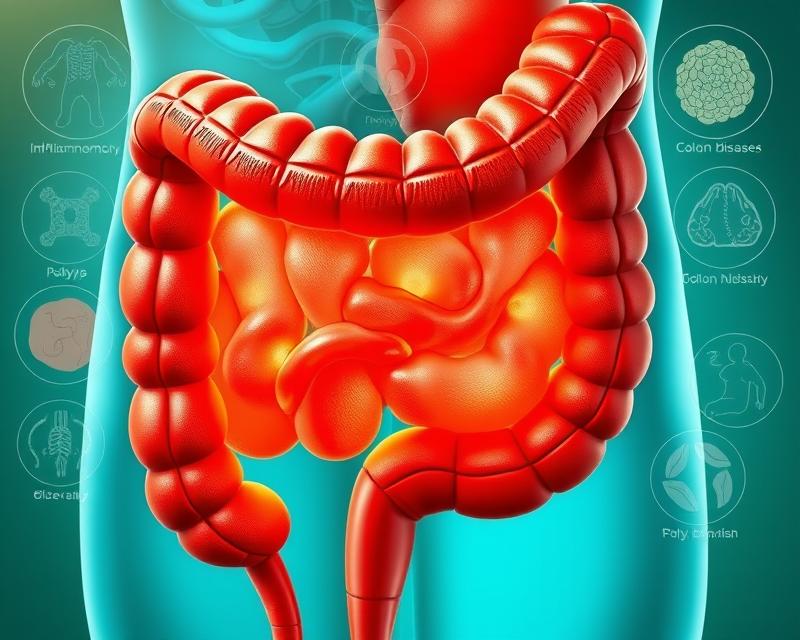
Choroby jelita grubego to poważny problem zdrowotny, który dotyka miliony ludzi na całym świecie. Od zapalenia jelita grubego po polipy, te przewlekłe schorzenia mogą prowadzić do znacznych komplikacji, a ich objawy potrafią być nie tylko uciążliwe, ale i alarmujące. Warto zwrócić uwagę na czynniki ryzyka, które przyczyniają się do rozwoju tych chorób, w tym styl życia, dietę oraz genetykę. Odpowiednia wiedza na temat objawów oraz diagnostyki jest kluczowa, aby wcześnie zareagować i podjąć działania, które mogą uratować zdrowie. W świecie, w którym coraz więcej osób zmaga się z problemami jelitowymi, zrozumienie tego tematu staje się nie tylko istotne, ale wręcz niezbędne.
Czym są choroby jelita grubego?
Choroby jelita grubego to poważne, przewlekłe schorzenia układu pokarmowego. Wśród nich znajdują się takie dolegliwości jak:
- zapalenie jelita grubego,
- polipy,
- które mogą dotknąć osoby w każdym wieku i prowadzić do poważnych problemów zdrowotnych.
Objawy tych schorzeń bywają różnorodne i mogą znacząco wpływać na codzienną aktywność, obejmując:
- ból brzucha,
- nieustanną biegunkę,
- krwawienie z odbytu.
Zapalenie jelita grubego to jedna z kluczowych grup tych chorób, występująca w różnych postaciach, takich jak:
- wrzodziejące zapalenie jelita grubego,
- choroba Leśniowskiego-Crohna.
Polipy jelita grubego to nienormalne narośla, które mogą przekształcić się w nowotwór, dlatego ich wczesne wykrycie i leczenie są niezwykle istotne. Regularne badania przesiewowe pozwalają na identyfikację polipów w początkowym stadium, co znacznie zwiększa szanse na skuteczną kurację.
Dokładna diagnostyka oraz wczesne rozpoznanie chorób jelita grubego są kluczowe, aby zminimalizować ryzyko poważnych powikłań. Tego typu schorzenia wymagają indywidualnego podejścia terapeutycznego oraz stałej opieki zdrowotnej. Dzięki temu można skutecznie zarządzać objawami i znacząco poprawić jakość życia pacjentów. Regularne wizyty u lekarza pozwalają na bieżąco dostosowywanie planu leczenia do specyficznych potrzeb każdego pacjenta.
Jakie są przyczyny i czynniki ryzyka chorób jelita grubego?
Przyczyny schorzeń jelita grubego są wieloaspektowe i obejmują różnorodne elementy, takie jak dziedziczność, otoczenie oraz funkcjonowanie układu odpornościowego. Przede wszystkim, geny mogą znacząco zwiększać podatność na różne dolegliwości związane z tym organem. Zmiany w DNA mogą oddziaływać na pracę jelit, prowadząc do stanów zapalnych oraz nowotworów.
Czynniki środowiskowe, w tym dieta bogata w przetworzone produkty, a uboga w błonnik, mogą wywierać duży wpływ na zdrowie jelit. Osoby, które rzadko sięgają po warzywa, owoce i produkty pełnoziarniste, są bardziej narażone na wszelkiego rodzaju choroby. Ponadto, brak aktywności fizycznej oraz otyłość stanowią istotne ryzyko, które może zaburzać prawidłowe funkcjonowanie jelit.
Nie można również pominąć roli czynników immunologicznych. Problemy z systemem odpornościowym mogą prowadzić do stanów zapalnych charakterystycznych dla choroby Leśniowskiego-Crohna czy wrzodziejącego zapalenia jelita grubego. Wraz z wiekiem, zwłaszcza po ukończeniu 50. roku życia, ryzyko wystąpienia tych schorzeń wzrasta.
Te różnorodne aspekty wspólnie przyczyniają się do zwiększonej podatności na problemy jelitowe. Dlatego kluczowe jest prowadzenie zdrowego stylu życia oraz regularne badania profilaktyczne, co umożliwia wczesne wykrycie wszelkich nieprawidłowości w układzie pokarmowym.
Jakie są najczęstsze objawy chorób jelita grubego?
Najczęstsze symptomy schorzeń jelita grubego obejmują:
- ból brzucha,
- zaparcia,
- biegunkę,
- krwawienie z odbytu,
- zmiany w rytmie wypróżnień,
- uczucie niepełnego wypróżnienia,
- problemy z nietrzymaniem stolca,
- wzdęcia,
- użytkowe gazy,
- nagły spadek wagi,
- ogólne zmęczenie.
Zauważenie tych objawów powinno skłonić do wizyty u specjalisty. Wczesne postawienie diagnozy jest kluczowe dla skutecznego leczenia. Zrozumienie tych symptomów może przyczynić się do szybszej reakcji i lepszej opieki zdrowotnej w kontekście chorób jelita grubego. Warto mieć na uwadze, że im szybciej zgłosimy objawy, tym większa szansa na skuteczną pomoc.
Jak rozpoznać zapalenie jelit i jego typy?
Rozpoznanie zapalenia jelit wiąże się z uwzględnieniem kluczowych objawów, takich jak:
- ból w obrębie brzucha,
- biegunka,
- pojawiąjąca się krew w stolcu.
To zapalenie może być spowodowane różnorodnymi schorzeniami, w tym:
- wrzodziejącym zapaleniem jelita grubego,
- chorobą Leśniowskiego-Crohna.
W przypadku wrzodziejącego zapalenia jelita grubego mamy do czynienia z przewlekłym stanem zapalnym, który najczęściej dotyka końcowej części jelita grubego. Objawy tego schorzenia to nie tylko biegunka, ale także:
- silny ból brzucha,
- krwawienie z odbytu.
Natomiast w chorobie Leśniowskiego-Crohna zapalenie może manifestować się w całym przewodzie pokarmowym. Jej objawy są bardzo zróżnicowane i mogą zawierać:
- skurcze brzucha,
- biegunkę,
- gorączkę,
- spadek apetytu.
Szybkie rozpoznanie tej choroby jest niezwykle istotne, ponieważ pozwala na wdrożenie skutecznego leczenia oraz efektywne zarządzanie symptomami. Jeśli zauważasz wspomniane objawy, nie zwlekaj z wizytą u lekarza. Prawidłowa diagnostyka odgrywa kluczową rolę w procesie zdrowienia.
Jakie cechy mają wrzodziejące zapalenie jelita grubego i choroba Leśniowskiego-Crohna?
Wrzodziejące zapalenie jelita grubego oraz choroba Leśniowskiego-Crohna to dwie odrębne formy nieswoistych zapaleń jelit. Różnią się one zarówno symptomatyką, jak i obszarem, w którym występuje stan zapalny.
Wrzodziejące zapalenie jelita grubego skupia się principalement na jelicie grubym. Charakteryzuje się przewlekłym zapaleniem błony śluzowej, które zaczyna się od odbytnicy i stopniowo rozprzestrzenia w górę. Osoby cierpiące na tę chorobę doświadczają często:
- nawracających biegunek,
- silnych bólów brzucha,
- krwawienia z odbytnicy.
Co więcej, schorzenie to niesie ze sobą ryzyko poważnych powikłań, w tym perforacji jelita oraz nowotworów złośliwych jelita grubego.
Choroba Leśniowskiego-Crohna może ujawniać się w dowolnej części przewodu pokarmowego, z największym nasileniem w jelicie cienkim i grubym. Wyróżnia się nieciągłym, segmentowym stanem zapalnym, który może penetrować głębsze warstwy ściany jelita, co skutkuje powstawaniem zrostów i przetok. Jej objawy są zróżnicowane, obejmują:
- biegunki,
- ból brzucha,
- utrata wagi,
- objawy niedożywienia.
Obie choroby wpływają negatywnie na zdolność organizmu do trawienia oraz wchłaniania niezbędnych składników odżywczych, co prowadzi do poważnych konsekwencji zdrowotnych. Dlatego kluczowe jest właściwe rozpoznanie oraz różnicowanie tych dolegliwości, aby zapewnić skuteczne leczenie i zarządzanie objawami. Analiza różnic w symptomach może przyspieszyć postawienie diagnozy i umożliwić wdrożenie odpowiedniego leczenia.
Jakie inne formy zapalenia jelita grubego oraz przewlekłe choroby jelita występują?
Mikroskopowe zapalenie jelita grubego oraz zapalenie jelita grubego wywołane infekcją to różne typy stanów zapalnych, które wpływają na zdrowie jelit. Mikroskopowe zapalenie dzieli się na dwie podkategorie:
- kolagenowe,
- limfocytowe.
Do jego charakterystycznych objawów należą biegunki oraz intensywne bóle brzucha, ale zmiany zapalne można dostrzec tylko pod mikroskopem, co sprawia, że diagnostyka bywa bardziej skomplikowana.
Inną przewlekłą chorobą jelita grubego jest zespół jelita drażliwego (IBS), związany z zaburzeniami motoryki jelit. Osoby cierpiące na to schorzenie doświadczają nieprzyjemnych objawów, takich jak:
- bóle brzucha,
- wzdęcia,
- nieregularności w wypróżnieniach.
Mogą zmagać się zarówno z biegunką, jak i zaparciami, a także z ich naprzemiennymi epizodami.
Kolejną przewlekłą dolegliwością jest choroba uchyłkowa jelita grubego, która rozwija się, gdy w jelitach tworzą się uchyłki – małe woreczki. Oprócz bólu brzucha mogą wystąpić poważniejsze powikłania, jak:
- zapalenie uchyłków (diverticulitis).
W takich przypadkach często wymagane jest podjęcie odpowiednich kroków medycznych.
Wszystkie te dolegliwości wymagają dokładnej diagnostyki oraz właściwego leczenia. Głównym celem jest złagodzenie objawów oraz poprawa jakości życia pacjentów. Ważne jest, aby uwzględniać indywidualne symptomy, ponieważ mogą się one różnić w zależności od osoby.
Jakie są objawy nowotworu złośliwego jelita grubego?
Objawy nowotworu złośliwego jelita grubego mogą przyjmować różne formy, a ich wczesne rozpoznanie jest kluczowe dla skutecznego działania. Oto najważniejsze symptomy, na które należy zwrócić uwagę:
- krew w stolcu – to jeden z najwcześniejszych objawów, który można zauważyć, jej kolor, jasny lub ciemny, może wskazywać na różnorodne źródła krwawienia w jelicie,
- bóle brzucha – mogą występować w związku ze zmianami w rytmie wypróżnień lub pojawiać się niezależnie, mogą być przewlekłe lub objawiać się nagłymi atakami,
- zmiana rytmu wypróżnień – zauważyć można częstsze wizyty w toalecie, zaparcia albo naprzemienne występowanie tych objawów,
- uczucie niepełnego wypróżnienia – pacjenci często skarżą się, że pomimo wypróżnienia wciąż nie czują ulgi, co może sugerować problemy z jelitami.
Jeżeli zauważysz u siebie te objawy, zwłaszcza jeśli utrzymują się one długo lub nasilają, nie zwlekaj z wizytą u lekarza. Wczesne wykrycie nowotworu złośliwego jelita grubego znacząco wpływa na efektywność leczenia oraz rokowanie. Moje osobiste doświadczenie pokazuje, że lepiej nie czekać na pogorszenie stanu – szybka reakcja może naprawdę uratować życie.
Jak przebiega diagnostyka chorób jelita grubego?
Diagnostyka chorób jelita grubego odgrywa kluczową rolę w zapewnieniu zdrowia. Wczesne wykrycie oraz efektywne leczenie schorzeń mogą znacząco poprawić rokowania pacjentów. Niezwykle istotnym badaniem w tym procesie jest kolonoskopia. To nowoczesne badanie endoskopowe umożliwia bezpośrednią ocenę błony śluzowej jelita grubego, co pozwala na wykrycie owrzodzeń, stanów zapalnych oraz pobranie wycinków do analizy histopatologicznej.
Dodatkowo, w diagnostyce stosuje się testy na krew utajoną w stolcu. Dzięki nim można szybko zidentyfikować obecność krwi, co stanowi istotny wskaźnik w diagnostyce nowotworów i innych poważnych schorzeń. Regularne badania przesiewowe są szczególnie zalecane dla osób po pięćdziesiątce oraz tych, którzy mają rodzinne obciążenie chorobami jelit. Pamiętaj, że im wcześniej przeprowadzisz badania, tym większa szansa na skuteczne wdrożenie leczenia.
Wczesne zdiagnozowanie problemów jelitowych ma ogromne znaczenie. Daje możliwość podjęcia właściwych działań terapeutycznych, co może uratować życie. Dlatego tak istotne jest, aby nie ignorować żadnych niepokojących objawów. Regularne wizyty kontrolne u lekarza są wręcz konieczne. Osobiście dostrzegam, jak ważne jest, aby pacjenci byli świadomi swoich dolegliwości i nie obawiali się szukać pomocy medycznej, gdy ją potrzebują.
Jakie badania profilaktyczne i przesiewowe warto wykonać?
Aby skutecznie zidentyfikować choroby jelita grubego, regularne badania profilaktyczne odgrywają kluczową rolę. Wśród nich na szczególną uwagę zasługują:
- test na krew utajoną w kale,
- kolonoskopia.
Test na krew utajoną w kale umożliwia wykrycie krwawień, które mogą sygnalizować poważne schorzenia. Kolonoskopia natomiast polega na szczegółowym oglądaniu wnętrza jelita grubego, co pozwala na wczesne zdiagnozowanie polipów czy nowotworów.
Systematyczne przeprowadzanie tych badań znacząco zwiększa szanse na wczesne zdiagnozowanie chorób jelita grubego, co jest niezbędne dla efektywnego leczenia. Osoby, które przekroczyły 50. rok życia, a także te z rodzinną historią schorzeń jelit, powinny szczególnie dbać o regularność tych badań. Warto również zwrócić uwagę na inne metody przesiewowe, takie jak:
- obserwacja objawów,
- regularne konsultacje z lekarzem.
Z mojego doświadczenia wynika, że aktywne podejście do zdrowia jelit przynosi długofalowe korzyści.
Jakie metody leczenia stosuje się w chorobach jelita grubego?
Leczenie schorzeń jelita grubego wymaga podejścia dostosowanego do indywidualnych potrzeb pacjenta i obejmuje zarówno farmakoterapię, jak i różnorodne metody niefarmakologiczne. Wśród najczęściej wykorzystywanych leków należy wymienić:
- aminosalicylany,
- kortykosteroidy.
Oba służą do kontroli stanów zapalnych, takich jak wrzodziejące zapalenie jelita grubego oraz choroba Leśniowskiego-Crohna.
Farmakoterapia zazwyczaj stanowi fundament leczenia. Aminosalicylany, na przykład mesalazyna, skutecznie redukują stany zapalne i są powszechnie stosowane w terapii przewlekłych zapaleń. Z kolei kortykosteroidy, takie jak prednizolon, bywają wprowadzane w momentach zaostrzeń, choć ich długoterminowe stosowanie wiąże się z ryzykiem poważnych skutków ubocznych.
Metody niefarmakologiczne są równie istotne w całej terapii. Odpowiednia dieta może znacząco wpłynąć na kontrolę objawów i ogólny stan zdrowia. Zmiany w nawykach żywieniowych, takie jak:
- unikanie pewnych pokarmów,
- wprowadzanie diet wspomagających,
- ograniczenie spożycia tłuszczy nasyconych,
- zwiększenie spożycia błonnika.
Mogą poprawić komfort życia. Osobiście dostrzegłem, że niewielkie modyfikacje w diecie mogą przynieść realną ulgę.
W przypadku przewlekłych schorzeń, gdy farmakoterapia nie przynosi oczekiwanych efektów, czasem konieczna bywa interwencja chirurgiczna. Takie zabiegi mogą obejmować resekcję uszkodzonych fragmentów jelita grubego lub usunięcie obszarów dotkniętych nowotworami czy polipami.
Skuteczna terapia wymaga bliskiej współpracy pomiędzy pacjentem a zespołem medycznym. Systematyczne konsultacje są kluczowe, by dostosować leczenie do zmieniających się potrzeb i objawów. Co więcej, regularne monitorowanie stanu zdrowia jest niezbędne do osiągnięcia najlepszych rezultatów.
Jak działa farmakoterapia, leczenie biologiczne i immunosupresyjne?
Farmakoterapia w leczeniu chorób jelita grubego opiera się na zastosowaniu leków, które mają na celu kontrolowanie stanu zapalnego oraz łagodzenie objawów. W tej dziedzinie można wyróżnić dwa podstawowe podejścia:
- leki immunosupresyjne,
- terapie biologiczne.
Leki immunosupresyjne, takie jak azatiopryna czy metotreksat, działają poprzez osłabianie układu odpornościowego. Taka strategia jest istotna, ponieważ nadmierna reakcja immunologiczna może prowadzić do uszkodzeń jelit. Mimo to, ich stosowanie niesie za sobą ryzyko zakażeń, dlatego kluczowe jest, by pacjenci byli uważnie monitorowani.
Leczenie biologiczne wykorzystuje specyficzne leki, które wpływają na mechanizmy odpowiedzialne za wywoływanie stanu zapalnego. Na przykład, inhibitory TNF-alfa blokują działanie substancji prozapalnych. Tego typu terapie często przynoszą znaczące rezultaty, zwłaszcza gdy tradycyjne leki zawiodą lub gdy objawy są bardzo nasilone. Z mojego doświadczenia wynika, że pacjenci często dostrzegają istotną poprawę w jakości życia po zapoczątkowaniu takiego leczenia.
Dostosowywanie farmakoterapii odbywa się z uwzględnieniem indywidualnych potrzeb każdego pacjenta. Lekarze biorą pod uwagę nie tylko typ choroby, ale także wcześniejsze odpowiedzi na leczenie oraz ogólny stan zdrowia chorego. Właściwie dobrana farmakoterapia może znacząco wpłynąć na poprawę jakości życia osób cierpiących na choroby jelita grubego, pomagając w redukcji objawów i ograniczając ryzyko nawrotów. Regularne wizyty u lekarza są niezbędne, aby ocenić skuteczność terapii oraz wprowadzać ewentualne zmiany w leczeniu.
Kiedy konieczna jest operacja jelita grubego?
Operacja jelita grubego staje się niezbędna w przypadku poważnych dolegliwości, takich jak:
- niedrożność jelit,
- perforacja,
- ciężkie zapalenie.
W takich sytuacjach lekarze starannie oceniają ogólny stan zdrowia pacjenta oraz potencjalne ryzyko związane z przeprowadzeniem zabiegu. Taki krok jest kluczowy, aby uniknąć poważniejszych problemów zdrowotnych, które mogą wyniknąć z zaniedbań w leczeniu.
Decyzja o operacji bazuje na gruntownej diagnostyce, co obejmuje:
- analizę symptomów,
- historię choroby,
- wyniki różnorodnych badań obrazowych i laboratoryjnych.
Procedura może obejmować między innymi resektcję jelita grubego lub usunięcie zmienionych tkanek. Ważne jest, aby pacjent miał świadomość ryzyk oraz korzyści związanych z zabiegiem. Nie wahaj się zadać lekarzowi pytań dotyczących specyfiki przebiegu operacji i przewidywanego czasu rekonwalescencji. To pomoże w podjęciu świadomej decyzji.
Jaką rolę ma dieta i suplementacja w leczeniu chorób jelita grubego?
Dieta oraz suplementacja odgrywają niezwykle istotną rolę w terapii chorób jelita grubego. Ważne jest, aby wprowadzić lekkostrawne posiłki, bogate w błonnik, który wspiera prawidłowe funkcjonowanie jelit i może złagodzić objawy związane z tymi schorzeniami. Błonnik, pochodzący z warzyw, owoców i produktów z pełnoziarnistych, korzystnie wpływa na proces trawienia oraz pomaga w utrzymaniu zdrowej mikroflory jelitowej.
Suplementacja, na przykład w postaci colostrum, również może przynieść wymierne korzyści. Siara, bo tak nazywamy colostrum, to źródło cennych składników odżywczych oraz substancji, które wzmacniają układ odpornościowy. Te elementy przyczyniają się do poprawy funkcji jelit oraz mogą pomóc w redukcji stanów zapalnych. Połączenie zdrowej diety z odpowiednią suplementacją ma potencjał znacząco poprawić jakość życia pacjentów i zminimalizować ryzyko nawrotów choroby.
Dzięki zrównoważonemu odżywianiu i dobrze dobranym suplementom, osoby z chorobami jelita grubego mogą osiągać lepsze rezultaty terapeutyczne oraz poprawić swoje samopoczucie. W moim doświadczeniu kluczowe jest dostosowanie diety i suplementacji do specyficznych potrzeb każdego pacjenta. Takie spersonalizowane podejście może znacząco wpłynąć na skuteczność leczenia.
Jak modyfikacja trybu życia wspiera leczenie i zapobieganie chorobom jelita grubego?
Modyfikacja stylu życia odgrywa kluczową rolę w leczeniu oraz prewencji chorób jelita grubego. Warto zwrócić uwagę na kilka istotnych kwestii, takich jak:
- wzrost aktywności fizycznej,
- zastosowanie zdrowej diety,
- odpowiednie nawodnienie.
Regularne ćwiczenia nie tylko poprawiają perystaltykę jelit, ale również wspierają proces trawienia, co znacząco obniża ryzyko wystąpienia różnych schorzeń.
Podstawą zdrowia jelit jest dieta, która jest bogata w błonnik i zawiera różnorodne owoce, warzywa oraz produkty pełnoziarniste. Błonnik ma kluczowe znaczenie dla trawienia, a jego obecność w diecie skutecznie zapobiega zaparciom i innym problemom jelitowym. Ważne jest także unikanie przetworzonej żywności oraz nadmiaru tłuszczów nasyconych, gdyż te składniki mogą negatywnie wpływać na kondycję jelit.
Nie można również zapominać o odpowiednim nawodnieniu. Regularne spożycie płynów, zwłaszcza wody, wspiera metabolizm i pomaga radzić sobie z zaparciami, a tym samym może zredukować ryzyko rozwoju chorób jelita grubego. Warto pamiętać, by pić wodę regularnie przez cały dzień.
Dodatkowo, unikanie stresu oraz używek, które mają negatywny wpływ na zdrowie jelit, jest niezwykle istotne. Wprowadzenie tych zmian w tryb życia pozytywnie wpływa nie tylko na leczenie i zapobieganie chorobom jelita grubego, ale także na ogólne samopoczucie oraz jakość życia pacjentów.
Jakie są możliwe powikłania chorób jelita grubego?
Powikłania związane z chorobami jelita grubego mogą prowadzić do poważnych kłopotów zdrowotnych. Najpowszechniejszym z nich jest niedrożność jelita, która objawia się silnym bólem brzucha oraz wymiotami. W wielu sytuacjach wymaga to natychmiastowej interwencji chirurgicznej.
Innym niebezpiecznym powikłaniem jest perforacja jelita, skutkująca zapaleniem otrzewnej. Taki stan może grozić życiu i wymaga pilnego leczenia.
Kolejnym poważnym zagadnieniem jest rozwój nowotworów złośliwych, które mogą wystąpić przy nieleczonych schorzeniach jelita grubego, takich jak:
- wrzodziejące zapalenie jelita grubego,
- choroba Leśniowskiego-Crohna.
Nieleczone polipy jelita grubego mają potencjał przekształcenia się w nowotwór. Dlatego regularne badania przesiewowe oraz wczesne wykrywanie jakichkolwiek zmian są niezwykle ważne; usunięcie polipów w odpowiednim czasie znacząco zmniejsza ryzyko rozwoju nowotworu.
Wczesne rozpoznawanie i efektywne leczenie chorób jelita grubego odgrywają kluczową rolę w zapobieganiu powikłaniom. Dzięki właściwej diagnostyce oraz terapii, wiele osób ma szansę uniknąć poważnych konsekwencji zdrowotnych. Regularne konsultacje z lekarzem oraz stosowanie się do zaleceń dotyczących badań kontrolnych mogą pozytywnie wpłynąć na ogólny stan zdrowia.
Jak zapobiegać nawrotom i utrzymać remisję choroby jelita grubego?
Regularne monitorowanie zdrowia jest niezwykle ważne w zapobieganiu nawrotom chorób jelita grubego. Aby utrzymać remisję, pacjenci powinni stosować się do wskazówek dietetycznych, które wspierają funkcjonowanie jelit. Zrównoważona dieta powinna obfitować w błonnik, który znajduje się w owocach, warzywach i produktach pełnoziarnistych. Takie składniki nie tylko wspomagają trawienie, ale także przyczyniają się do redukcji stanów zapalnych.
Zmiana stylu życia ma kluczowe znaczenie dla utrzymania remisji. Oto kilka wskazówek:
- regularna aktywność fizyczna,
- unikanie stresu,
- odpowiednia ilość snu,
- ograniczenie spożycia alkoholu,
- rezygnacja z palenia.
Z własnego doświadczenia wiem, że nawet niewielkie modyfikacje w codziennych czynnościach mogą prowadzić do istotnych korzyści.
Nie można zapominać o kontynuacji terapii, zarówno farmakologicznej, jak i biologicznej, ponieważ jest ona niezbędna dla utrzymania stabilnego stanu zdrowia oraz minimalizacji ryzyka nawrotów. W razie jakichkolwiek niepokojących objawów, warto jak najszybciej skonsultować się z lekarzem, by dostosować leczenie do bieżących potrzeb. Regularne wizyty kontrolne odgrywają kluczową rolę w skutecznej strategii zapobiegawczej, umożliwiając wczesne wykrywanie potencjalnych problemów zdrowotnych.








Najnowsze komentarze